アトピー性皮膚炎
プロアクティブ治療でアトピー性皮膚炎は治る!
アトピー治療のポイント
①アトピー皮膚炎発症のメカニズム
②アトピー皮膚炎はバリア異常
③掻かなければアトピーはなおる!
④アトピーの国際標準治療
⑤外用薬を怖がらずに、適量を十分量使用することが大切
⑥アトピー性皮膚炎におけるプロアクティブ治療
アトピー皮膚炎(AD)とはなに?
「アトピー」とは、ギリシャ語で「不思議な」という意味だそうです。約100年前には、喘息や枯草熱(牧草のくずを吸った後に急に行き苦しくなる病気)のような遺伝傾向のある過敏症の実態については医学的にも解明されていませんでした。また、これらが何らかの抗原に反応する免疫反応とし、その免疫反応を同じくギリシャ語のアロス(変わる)+エルゴン(力(ちから)、反応)を組み合わせた造語で「アレルギー」と呼び、それらを総称して「奇妙なアレルギー疾患」と呼んだのが始まりのようです。
そして1933年、アメリカのザルツバーガーという皮膚科医がこれらのアレルギー疾患の方の湿疹の総称として「アトピー皮膚炎」という病名を提唱しました。これ以後、この病名が世界中に定着しました。
約30年後、ザルツバーガー自身が「アトピー皮膚炎=アレルギー疾患」という概念を否定しましたが、時すでに遅く今日に至るまでこの誤った概念は世界中に定着したまま今日に至っています。
そして、このことが、患者さまだけでなく多くの医療関係者の間に混乱を引き起こしたままとなっています。
アトピー(疾患)と、アトピー皮膚炎は違う!
非常に永い間、アトピー皮膚炎は、ジンマシンと同様Ⅰ型アレルギーと考えられてきました。
しかし、アトピー皮膚炎に有効な外用ステロイド剤は血中IgE抗体の濃度や肥満細胞の賦活化に影響しないのに何故有効なのか説明できない・またアトピー皮膚炎の皮疹が改善しても血中IgEが改善しない・アトピー皮膚炎の型の約30%はIgE-RASTが正常であることともⅠ型アレルギーの概念と大きく矛盾します。
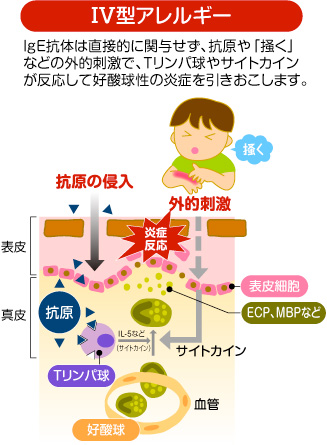
今日では、後述のようにバリア機能が壊れた皮膚の隙間から様々な抗原が浸入するとTリンパ球がその抗原に反応しサイトカインを放出。その結果、好酸球などの炎症性細胞が様々な細胞障害性蛋白を放出して皮膚に炎症を起こすとされ、その一連の反応がⅣ型アレルギーというわけです。因みに、最近の研究では、「掻く」という行為自体が皮膚の表皮細胞から直接サイトカインを放出するⅣ型アレルギー反応を生じることが判っています。
アレルギー反応には、簡単に分けて4つの型があります。
- A. I型アレルギー
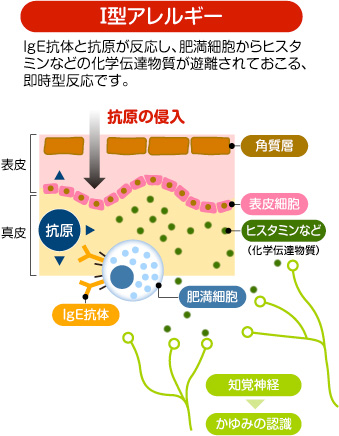 IgEというタイプの免疫グロブリンが肥満細胞(マスト細胞)や好塩基球という白血球に結合することでヒスタミンなどの生理活性物質を放出する。これにより、血管拡張や血管透過性亢進などが起こり、浮腫、掻痒などの症状があらわれる。この反応は抗原が体内に入るとすぐに生じ、即時型過敏と呼ばれます。
花粉症やジンマシンはⅠ型アレルギーです。
IgEというタイプの免疫グロブリンが肥満細胞(マスト細胞)や好塩基球という白血球に結合することでヒスタミンなどの生理活性物質を放出する。これにより、血管拡張や血管透過性亢進などが起こり、浮腫、掻痒などの症状があらわれる。この反応は抗原が体内に入るとすぐに生じ、即時型過敏と呼ばれます。
花粉症やジンマシンはⅠ型アレルギーです。 - B. II型アレルギー
IgGというタイプの免疫グロブリンが、抗原を有する自己の細胞に結合し、それを認識した白血球が細胞を破壊する反応です。ペニシリンアレルギーも、II型アレルギーの一種です。 - C. III型アレルギー
免疫反応により、抗原・抗体・補体などが互いに結合した免疫複合体が形成されます。この免疫複合体が周囲の組織を傷害する反応をⅢ型といい、免疫複合体の傷害する部位が限局的な部位にとどまる反応をアルサス型反応といい、全身にわたるものを血清病と呼びます。 - D. IV型アレルギー
抗原と特異的に反応する感作T細胞(白血球の1種)やサイトカイン(細胞間の情報伝達物質)によって起きます。すなわち抗原と反応した感作T細胞から、マクロファージを活性化する因子などの様々な生理活性物質が遊離し、周囲の組織傷害を起こすものです。薬物アレルギー、金属アレルギーなどがこれにあたります。他のアレルギー反応がすべて液性免疫であるのに対し、IV型アレルギーだけは細胞性免疫がかかわり、リンパ球の集簇(しゅうそう、むらがってあつまること)・増殖・活性化などに時間が掛かるため、遅延型過敏症と呼ばれる。
アトピー疾患はⅠ型、アトピー皮膚炎はⅣ型です。
但し、ここが複雑なところですが、アトピー皮膚炎は単純なアレルギー疾患ではありません。
Ⅳ型アレルギー反応は、あくまで皮膚という現場で起きていることに過ぎず、その原因は多岐にわたります。
アトピー、何故治らない?
アトピー皮膚炎がなかなか治らない、直せない理由は下記の絵にその秘密があります。

これは、英一蝶(はなぶさ いっちょう。江戸元禄期の画家)の『群盲撫象(ぐんもう、ぞうをなでる)』図です。
すなわち、数人の盲人が象の一部だけを触って感想を語り合う、というインドの寓話をモチーフに描かれたものです。
アトピー皮膚炎でのアレルギー反応についても長年混乱があったように、その原因についてさえも未だ統一見解がないのが現状です。
その原因論として主なものでも下記のように多彩です。
- アトピー・アレルギー説
- 自己免疫説
- IgE抗体を介する遅発型アレルギー説
- ヒトの皮垢(あか)に対する接触性皮膚炎説
- IL(インターロイキン)4レセプターの遺伝子異常説
- ダニ反応性Th2/サイトカイン説
- フィラグリン遺伝子異常説
- 食物アレルギー(特に食物油悪者説)説
などなど。
それぞれアトピー皮膚炎の一面を捉えていますが、それだけではアトピー皮膚炎の全体像を語ることが出来ないのです。
しかし、原因はともかく世界的に認知された原因は次の点です。
『アトピー性皮膚炎は皮膚バリア異常』であることです。
アトピー性皮膚炎の方には2つの遺伝的要因が関係しています。
一つは
- 「皮膚の超過敏性」であること。すなわち通常の方には生じにくいⅣ型アレルギーがいとも簡単に起きてしまうこと。
そしてもう一つが、 - 皮膚の本来の役割である、外来からの刺激から守る「バリア機能異常」があることで、その原因としてフィラグリン異常を起こすフィラグリン遺伝子その他の遺伝子異常です。
そしてその結果生じた状態が - ドライスキン
です。
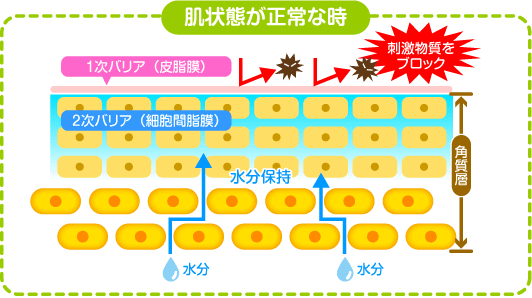
皮膚には、肌の水分を保持したり、外部から異物が侵入するのを防ぐ役目があります。これが皮膚のバリア機能です。
そのバリア機能の役目をするのが、皮脂膜(1次バリア)と角質を含む表皮(2次バリア)です。
皮脂膜は弱酸性の油分で水分の蒸発を防いでいます。また、常在菌といわれる善玉菌がおり、悪玉の病原菌から肌を守っています。紫外線もカットしています。
健康な皮膚であればダニやホコリ、バイ菌、ハウスダストなどの異物は表皮から侵入できません。肌にある水分の蒸発も表皮が防いでいます。
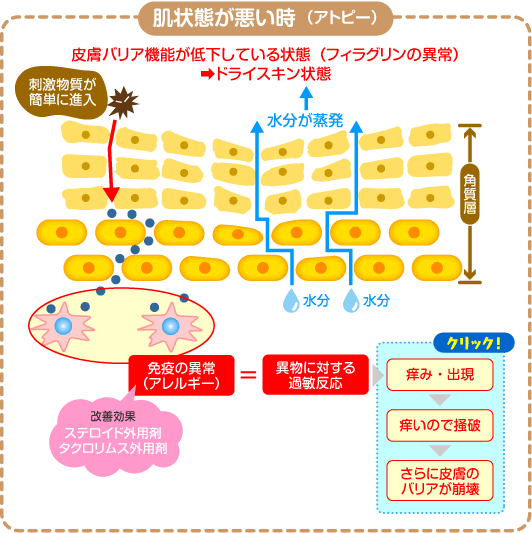
ところが何らかの要因で1次皮膚バリアの皮脂膜が失われると、水分が蒸発し肌が乾燥します。
そして異物やばい菌が侵入をはじめますので、Ⅳ型アレルギーによりかゆみがおきます。そして、かゆいからといって掻き崩すと、さらに肌が傷ついて皮膚のバリア機能が壊れて、セラミドなどの細胞間脂質が減少し肌乾燥が悪化する悪循環が繰り返されることとなります。
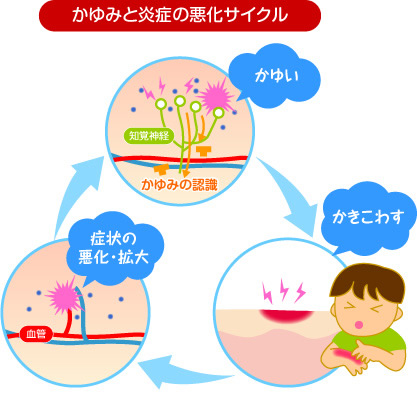 掻いて皮膚バリアを破壊しなければ、アトピーは治ります!
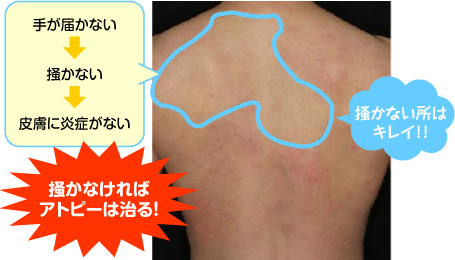
掻いて皮膚バリアを破壊しなければ、アトピーは治ります!下の写真をご覧ください。
この方は、全身にアトピー症状にありましたが、背中の水色の部分には手が届きません。
手が届かないので掻けないうちに、何とその部分だけが炎症が収まり治ってしまいました。
不思議と思われるかもしれませんが、これはどなたにでも見られる現象なのです。
アトピー性皮膚炎のかゆみ対策 アトピーは夜、悪化する
アトピー性皮膚炎で患者さんが最も苦しめられる症状は“かゆみ”です。
特に就寝中は、無意識のうちにかきこわして血が出るまで引っ掻いてしまい、これがバリア異常とドライスキンの悪循環を生じてしまいます。
「アトピー性皮膚炎のかゆみ」の詳細はこちら
かゆみはどんな時に起きる?

●布団に入るとかゆくなる?
お風呂に入ったり布団に入って体があたたまると、途端にかゆくなります。これは、皮膚があたためられて、かゆみ神経がかゆみを感じやすくなるためです。また、仕事や遊びに熱中している時はあまりかゆくないのに、ほっとしている時にかゆみを感じやすいこともよくあります。夜、眠る前が一番かゆいと訴える患者さんが多いのは、布団に入って体があたたまるのに加え、まどろみ始めて緊張がゆるむため、かゆみが倍増すると考えられます。
●ストレスでかゆくなる?
 遊びや好きなことに熱中しているときはかゆくないのに、勉強したり人前での発表などイヤなこと、いらいらすることがあると、かゆみが強くなります。受験が近づくとアトピー性皮膚炎が悪化し、合格すると急に軽くなるというのは、よくある話です。ストレスはかゆみを悪化させる大きな原因と考えられています。
遊びや好きなことに熱中しているときはかゆくないのに、勉強したり人前での発表などイヤなこと、いらいらすることがあると、かゆみが強くなります。受験が近づくとアトピー性皮膚炎が悪化し、合格すると急に軽くなるというのは、よくある話です。ストレスはかゆみを悪化させる大きな原因と考えられています。
●季節によってかゆみの程度が違う?
アトピー性皮膚炎には、季節性があるといわれています。夏に悪化する人もいれば、冬に悪化する人もいて、かなりの個人差がみられます。
 冬に悪化するタイプ
冬に悪化するタイプ
寒くなると肌の乾燥がますます強くなるため、かゆみがひどくなります。暖かくなると温度が上がり、発汗によって肌に潤いが出るため、かゆみが少なくなります。
夏に悪化するタイプ
気温が上昇したり、汗をかいたりすると、それが刺激になってかゆみがひどくなります。また、夏は細菌が繁殖しやすく、細菌によって皮膚の炎症が悪化するとかゆみが強くなります。
以前よりヒトの汗にはヒスタミン遊離活性があることが知られており、このため汗はアトピー性皮膚炎の悪化因子とされていましたが、最近アトピー皮膚患者において、ヒトの皮膚に常在するマラセチアというカビが分泌する蛋白質が、汗と反応して即時的(Ⅰ型)アレルギー反応を起こすことが判りました。
汗をかいた途端に痒くなるのはこのためだったのです。
●掻き癖(かきぐせ)ってなに?
─緊張するとかゆくないときも癖(くせ)でかいてしまう─
かゆいときに掻くのは自然ですが、アトピー性皮膚炎ではかゆくなくても、なんとなく癖で掻いてしまう「掻き癖(かきぐせ)」というやっかいな現象があります。同じ場所を繰り返し掻いているうちに条件反射のようになり、緊張したりストレスがかかると無意識に掻き動作が始まってしまいます。掻き癖による皮膚炎は治療が困難です。患者さんに掻き癖を自覚していただき、その癖を克服してもらうことが必須です。
アトピー性皮膚炎の血液検査
血液検査では、TARC(ターク)値、好酸球数値、総IgE抗体値、特異IgE抗体値を測定します。
すべて健康保険で検査できます。
TARC(ターク)値 700pg/ml以下が目標!
アトピー性皮膚炎の重症度を反映します。重症の人は3,000pg/mlを超える場合もあります。治療によって500~700pg/ml以下まで下がると、見た目でもアトピー性皮膚炎とはわからない程度に軽症になった証拠です。TARC値は月に1回の測定をお薦めします。
ご自身の現在の病気の状態を数値で理解できるため、治療意欲につながります。
当院では、後述のプロアクティブ療法の次ステージへの意向の目安としてターク値が700pg/ml以下になることを指標としています。
好酸球数値 アレルギー体質の目安です
好酸球は白血球の仲間です。一般にアレルギー疾患で高くなることが知られています。TARC値と異なり、アトピー性皮膚炎の重症度の細かな指標にはなりませんが、アレルギー体質があるかどうかの指標になります。当院では、5%以下を基準値としています。
総IgE抗体値 アレルギー反応の強さの目安です
IgE抗体はダニや食物などのアレルゲンに反応する血清成分です。重症になるにつれて、高くなることが知られています。TARC値と異なり、アトピー性皮膚炎の重症度の細かな指標にはなりませんが、アレルギー体質があるかどうかの指標になります。当院では、170IU/ml以下を正常値としています。
特異IgE抗体値 スギ、ハウスダスト、ダニ、小麦、卵白、牛乳、大豆、カンジダ、マラセチアをチェック!
IgE抗体の中で、特定の物質に反応するIgE抗体を測定する検査です。
アトピー性皮膚炎では、スギ、ハウスダスト、ダニ、小麦、卵白、牛乳、大豆、カンジダ、マラセチアの特異IgE抗体値を測定します。アトピー性皮膚炎ではダニに対する特異IgE抗体値が高値となることが多いようです。
ダニアレルゲン対策としては、1か所20分程度の掃除機による吸引や10日毎のダニ駆除を計3回ほどすれば一時的には軽減されますが根本解決には至りません。
当院では根本的治療法として、ハウスダスト・ダニ減感作療法に加え、平成27年4月から保険適応となりました舌下ダニ減感作療法が極めて有効です。
その他、お得なアレルギー検査についてはこちらをご覧ください。
血清コルチゾール値・ACTH値
通常ステロイド外用薬で副腎機能が低下したり、ステロイドにいる様々なリスク・副作用を生じることはほとんどありませんが、これらを測定することでステロイドによる副腎機能低下の有無を検証することが可能です。長年のステロイドしようでご不安な方はこの検査をお薦めします。
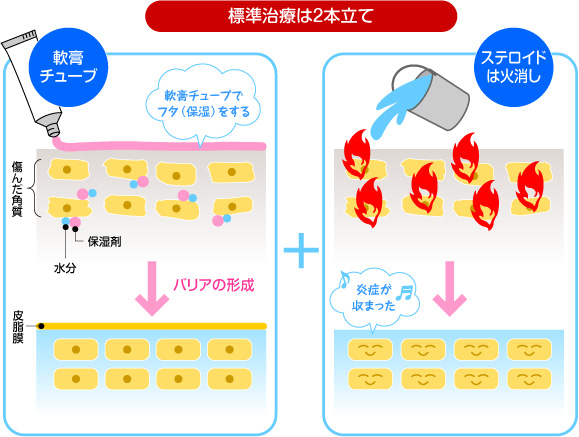
アトピー標準治療 ステロイド(+タクロリムス)外用療法とスキンケア(保湿)の2本立て
アトピー性皮膚炎は体質的な肌の乾燥、皮膚の炎症、かゆみと掻破を繰り返すため、皮膚に強いダメージが加わり、細菌の繁殖も増加します。この観点から、治療の基本は次の通りとなります。
- 入浴と洗浄によって皮膚を清潔に保つ
- 皮膚の乾燥に対しては保湿薬を全身に塗る
- 皮膚の炎症に対してはステロイド外用薬やタクロリムス軟膏を塗る
- かゆみに対しては抗ヒスタミン薬を内服する
重症例では、ステロイド内服やシクロスポリン内服(ネオーラル)や様々な抗不安薬を追加しますが、保湿薬・ステロイド外用薬・タクロリムス軟膏の適切な使用を行えば、ほとんどのアトピー性皮膚炎は自分でコントロールできるようになります。
ステロイド外用薬とタクロリムス軟膏(商品名:プロトピック軟膏®)
ステロイド外用薬もタクロリムス軟膏も皮膚の炎症を鎮静化させる免疫抑制剤です。皮膚の炎症を抑えることが臨床試験でも十分に証明されています。ステロイド外用薬は1953年から、タクロリムス軟膏は1999年から医療現場で使用されています。
ヒトでは適性使用量(全身で10g/日)を守れば血中濃度がそれ程あがる事はなく癌などの発生リスクはありません。ただし、強い紫外線との相性は悪いため屋外のスポーツなどで日光を長く浴びる時や、紫外線治療を行う時には塗布を控えた方が安全です。日常生活での外出程度では問題ないと考えられています。
保湿の重要性
アトピー性皮膚炎治療において保湿は非常に重要です
アトピー性皮膚炎では体質的に皮膚バリア機能の異常があり、乾燥肌になります。炎症がおこると皮膚バリアがさらに壊れ、乾燥肌が重症化しますが、ステロイド外用薬やタクロリムス軟膏には保湿力はほとんどありません。
そこでアトピー性皮膚炎の治療では、“乾燥肌を治療するための保湿薬の外用”と“皮膚の炎症を治療するためのステロイド外用薬やタクロリムス軟膏の外用”は、車の両輪といえます。この二つをしっかり行うことによってはじめて、アトピー性皮膚炎を上手にコントロールすることができます。
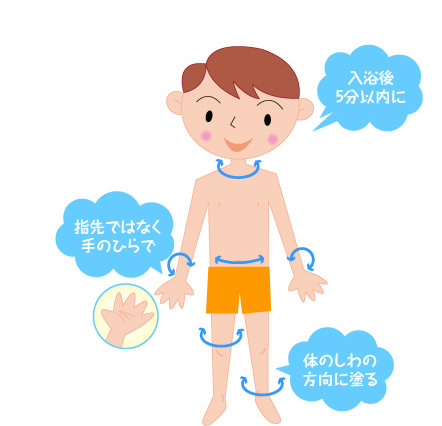
保湿薬の塗り方 5分ルール!
保湿薬は入浴後5分以内に塗るのが効果的です。入浴後は、洗浄料により皮脂膜を失っています。そこで、体から水分を拭き取らずに濡れた状態で保湿薬で皮膚に“ふた”をすることが必要です。5分を過ぎた場合は、化粧水をスプレーして皮膚を湿らせてから保湿薬を塗るようにしましょう。
保湿薬は湿疹のある部位だけでなく、全身に塗るようにします。指先ではなく手のひらに保湿薬を多めにとり、体のしわに沿って塗ると、皮膚に広がりやすく塗り残しも少なくなります。保湿は季節に関係なく、一年を通じて継続することが大切です。全身保湿はあまり時間をかけず、さっと5分以内で終了させるのが長続きのコツです。
様々な保湿外用薬の長所と短所
| 保湿外用薬 | 長 所 | 短 所 |
|---|---|---|
| 油脂性軟膏 (白色ワセリン、プラスチベース、亜鉛華軟膏、親水軟膏) |
保湿外用薬の基本 安価 1.58円/g 刺激感もほとんどない |
ベタつく使用感が好まれない場合がある 角質上に保護膜を作るだけ(エモリエント効果のみ)なのでバリア機能回復の点では効果は不十分か? |
| 尿素クリーム、ローション (ウレパール、ケラチナミン、パスタロンなど) |
保湿効果が高い ベタつきが少ない |
皮膚炎の部位に塗ると刺激がある場合がある バリア機能の回復の点ではバリア機能を弱めるおそれもあるため、アトピー皮膚炎にはあまりお薦めできません |
| ヘパリン類似物質 (ヒルドイド、ヒルドイドソフト、ヒルドイドローション) |
成分自体が水分を保持するモイスチャー効果をもつ本命的存在 強い保湿効果 ベタつきが少ない 塗りのばしやすく塗り心地が快適 |
種類により僅かなにおいがある 15.3~27.8円/g |
| 薬用AKマイルドクリーム、花王キュレル | セラミド含有 刺激もベタつきもない 角質間に強力なバリア形成 |
多量に塗布するとコストがかかる 薬用AK:50円/g(自費) キュレル:15~40円/g(自費) |
| その他 (アズノール軟膏、ユベラ軟膏、ザーネ軟膏、オリーブ油) |
比較的ベタつきが少ない | 各薬剤により異なる 数円/g |
ステロイド(+タクロリムズ)外用の実際
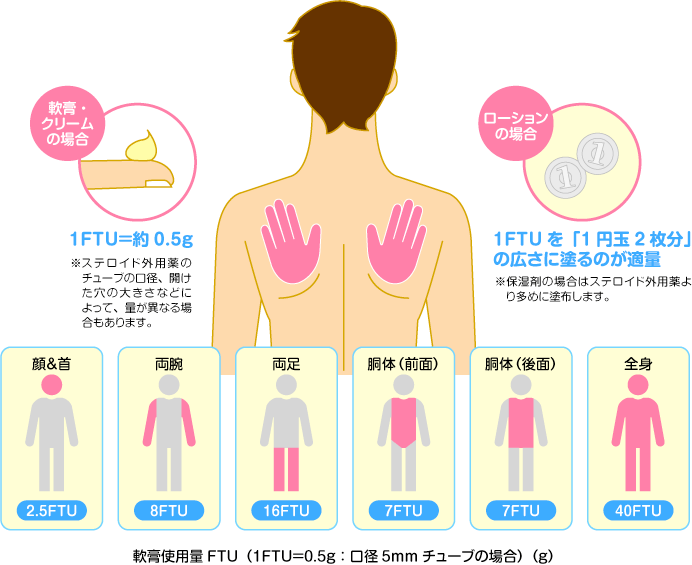
① コツは外用薬を怖がらずに、適量を十分量使用することステロイド外用薬は怖いという気持ちから、少量しか使用しない患者さんが多くみられます。図のように発疹が全身にあれば導入療法時は外用薬が1日2回で計40g必要であるにもかかわらず、1週間で20g以内という患者さんは決して少なくありません。
ステロイド外用薬やタクロリムス軟膏を使用しても効果がないという訴えをよく耳にしますが、少ない使用量では皮膚炎を効果的に抑えることができないためです。
治療効果が上がらない最大の原因は、この不十分な使用量にあります。適量を十分量使用すると、効果がはっきりと得られますので、皮膚の炎症は軽快し、かゆみも軽減し、かゆみで目が覚めることなく夜もぐっすりと眠れるようになります。また、できるだけ早い時期に症状を良好にコントロールすることで、外用薬の減量もスムーズに行えるようになります。

【ステロイド外用薬1本(10g)で塗れる量は、手のひら20枚分。】
② 外用薬は炎症部位より2㎝広めに塗ること患者さまはステロイドのリスク・副作用を小さくしようと、どうしても実際の皮膚炎よりも狭く塗ってしまいがちです。アトピー性皮膚炎は痒みが強いため、掻くことによりすぐに炎症が拡大してしまいます。
かゆみを抑えるためにも、皮膚炎の部分より2cmほど広めに塗るようにしましょう。
皮膚炎と皮膚炎の間の一見正常にみえる部位にも見えない湿疹が潜んでいるため、全体にステロイド外用薬やタクロリムス軟膏を塗る必要があります。
アトピー性皮膚炎におけるプロアクティブ治療とは?
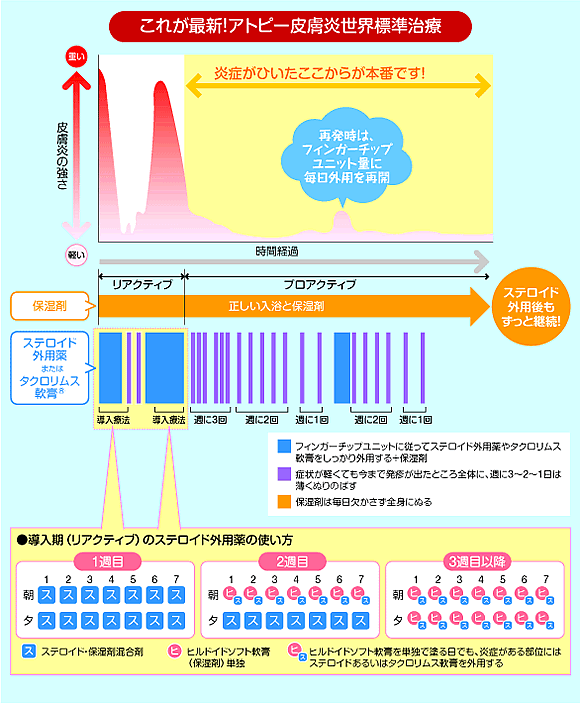
●プロアクティブ治療が世界標準治療です
アトピー性皮膚炎の外用療法には、
①症状が出たときに治療するリアクティブ治療
②症状の出る前から予防的に治療するプロアクティブ治療の2種類があります。
再発の多いアトピー性皮膚炎の場合、リアクティブ治療ではうまくコントロールしにくいため、現在では、徐々にプロアクティブ治療が推奨されています。
●重症のときは外用薬を十分な範囲に十分な量を
皮膚症状が重症のときは、フィンガーチップユニット(FTU)に従って十分量のステロイド外用薬・タクロリムス軟膏を塗る必要があります。全身に発疹があるときはステロイド外用薬1回20gの使用量で治療を開始します。かゆみが軽快し紅斑や苔癬化が軽快してきたら、隔日外用に移行します。
●症状が軽快したあとも、外用の頻度を減らしながら治療を継続します
プロアクティブ治療で大事なことは、それまで炎症があったすべての部位、つまり症状がなくなった部位にも塗るのが鉄則です。発疹が軽快しているため、フィンガーチップユニットの1/2量か1/3量で大丈夫です。すなわち、プロアクティブ治療では1回10g~5gで全身を覆うようにします。当院では、ステロイドと保湿剤の混合剤を使用するので、より少ない量で全身にのばすことができます。そして湿疹の軽快につれて徐々に、隔日外用、週2回外用、週1回外用と減らしていきます。ステロイド外用薬を塗らない日はタクロリムス軟膏と保湿剤を塗るという方法も効果的です。タクロリムス軟膏がひりひりしたりほてったりする場合は、保湿剤だけの外用でも構いません。
●プロアクティブ治療中にも再発はあります
プロアクティブ治療で重要なことは、ステロイド外用薬やタクロリムス軟膏を毎日外用して十分に良くなった後も隔日外用し、再発がなければ週2回外用、週1回外用と、ゆっくり減らしていくことです。もちろん途中で再発(再増悪)は起こります。再発(再増悪)の時はまたフィンガーチップユニットの使用量で十分に毎日外用します。プロアクティブ治療中の再発はすぐにコントロールできますので、隔日外用、週2回の外用にすぐに戻すことが可能です。なお、ステロイド外用薬やタクロリムス軟膏を塗らない日でも、保湿薬の外用は毎日継続します。
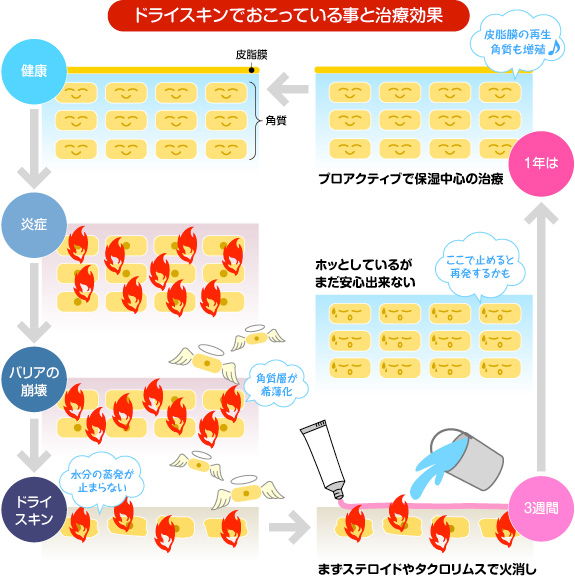
~アトピー性皮膚炎の良好なコントロールのために~
導入療法
アトピー性皮膚炎の効果的な治療法には、
- ①保湿薬は全身にしっかり塗る
- ②ステロイド外用薬やタクロリムス軟膏をフィンガーチップユニットに従って十分量を、しかも皮膚炎のない部位にも広めに塗る
- ③かゆみに対しては抗ヒスタミン薬を内服する
といった方法を併用することが必要です。これらは導入治療とよばれるもので、症状を効果的にできるだけ短期間でコントロールしようという治療です。
寛解維持治療(プロアクティブ治療)
導入療法の後は、塗る部位を広めにしたまま外用量を減らしていくプロアクティブ治療に移行します。これは良い状態をできるだけ長く維持しようとする寛解維持治療です。
皮膚の炎症は心身両面に悪影響を及ぼすので、炎症はできるだけすみやかに抑えることが大切です。すなわち導入治療は、炎症という大きな火を効果的に手早く抑え、皮膚細胞のダメージを少なくするものです(消火)。寛解維持治療は、その火が再度燃え上がらないようにコントロールすることを目的としています(防火)。1年ほど治療を継続すると、炎症再発の頻度も程度も格段に低下し、さらにしっかりコントロールできるようになります。
たとえば成人の全身の皮膚炎で、1日20gのステロイド外用薬やタクロリムス軟膏を2週間ほど毎日外用する導入治療では、確かにたくさんの外用薬を使用します。しかし炎症が抑えられると、週3回、週2回、週1回と、外用回数は減っていきます。1回の外用量も10g、7.5g、5gと減少していきます。ほとんどの患者さんが、1年後には1週間に1~2回の外用で非常に良好にコントロールできるようになります。そうなると、赤みやかゆみの部位のみに、ときどきステロイド外用薬やタクロリムス軟膏を使用するという状態になります。このような導入治療・寛解維持治療では、リスク・副作用はほとんど起こりません。ただし、良好なコントロールが得られていても、保湿薬の外用はできるだけ欠かさずに毎日継続することが大切です。保湿薬は皮膚の乾燥・老化を防ぐ作用があるため、アトピー性皮膚炎でダメージを受けた皮膚細胞をできるだけ若々しく保ってくれます。
何故か、患者様は炎症が治まり皮膚の状態がよくなると間もなくご来院頂けなくなります。
そして何か月かして「また悪化しました」といらっしゃいます。
でも、プロアクティブの保湿を中心にバリア再構築をして頂ければ本当にご来院頂く必要がなくなるのです。
アトピー治療は、「火が消えてからが(炎症が治まってからが)本番」です!
人の行く裏に道あり花の山?
アトピービジネスやステロイド不信に騙されないで!
「人の行く裏に道あり花の山」は、相場の世界で最も有名な格言です。お花見で人が大勢いるところを避けて裏道を行くと、花がたくさん咲いている場所に出られたという例え話が由来ですが、果たしてアトピー皮膚炎の治療でも当てはまるでしょうか?
答えは「NO!」です。
●ステロイド外用薬のリスク・副作用
ステロイドホルモンはアレルギーの免疫反応を抑える抗炎症作用により、皮膚炎の赤みやかゆみを抑えます。一方で、ステロイドホルモンには抗炎症作用以外に、血糖値をあげたり、胃粘膜を過敏にしたり、骨粗鬆症を引き起こす作用があり、そのために非常に怖い薬という印象があります。ステロイド内服薬は消化管で吸収され全身に波及するため、こういった全身性のリスク・副作用を引き起こすことがありますが、外用薬は皮膚から吸収されるため、血液中に入る量は微量で先ほど触れたような全身性のリスク・副作用が起きることは、まずありません。
一般に、ステロイド外用薬のリスク・副作用は皮膚にあらわれます。
ステロイド軟膏やタクロリムス軟膏の長所(利点)と短所(リスク・副作用)
| ステロイド軟膏 | タクロリムス軟膏 (プロトピック軟膏) |
|
|---|---|---|
| 長所・利点 | 抗炎症作用が強力 効果の発現が早い。 5つのランクがあり、症状の程度や使用部位に合わせて使い分けができる。 ローション、クリームやテープ剤など剤型が豊富。 |
抗炎症作用はあるが、ステロイド軟膏のストロングランク(3群)と同じ程度の効力。小児用(0.03%)と成人用(0.1%)の2種類がある。 ステロイドホルモンにみられるホルモン性リスク・副作用はないので、ステロイド軟膏でリスク・副作用が出ている部位にも塗ることができる。 |
| 短所・リスク・副作用 | ステロイドホルモンによるリスク・副作用 ①うぶ毛が生える ②ステロイドざ瘡(ニキビ) ③塗ったところにニキビ・ヘルペス・カンジダができやすくなることがある。 ③皮膚の菲薄化が生じることがある。 ④毛細血管拡張 ⑤皮膚線条(注1) ⑥ダーティ・ネックはリスク・副作用ではありません!(注2) |
軟膏だけしかないので、頭の中には塗りにくい。 効果の発現が少し遅い。 強い日光を浴びる海水浴、スキー、遠足などに出かける朝は、タクロリムス軟膏は塗れない。 2歳未満の乳幼児には保険適応はない。 |
注1)ステロイドのリスク・副作用の内、①から④までは減量により回復しますが、皮膚線条だけは回復しないと言われています。皮膚線条は同じ場所に数年間毎日塗り続けると発生しますので、漫然と概要を続けてはいけません。
皮膚線条:上腕部、腹部、腰部、鼠蹊部、大腿部にできる皮膚の亀裂による皮膚の線条。皮膚が急速に引き延ばされることで、皮膚の真皮のコラーゲン・弾力線維に亀裂ができることによって生じる。
注2)ダーティネック:よく患者さんからステロイド外用剤を使っていると色が黒くなるのでは?という質問があります。痒みのため掻き壊すことで、表皮がたくさん壊れ、真皮にメラニン色素が落ちることで生じるものです。ここにステロイド外用剤をしっかり塗っていくと炎症・赤み・痒みが治ってくる課程で黒ずみがかえって目立つためでリスク・副作用ではありません。貪食細胞がメラニン細胞を処理すれば消えてしまいます。
ステロイド外用薬に対する誤解
「ステロイド外用薬は恐ろしい」という風評は、今なお世界中に広がっています。
塗っても大丈夫だろうか? リスク・副作用がでるのではないか? などと、どうしても心配になり、適切に使用されていないのが現状です。しかし、ステロイド外用薬やタクロリムス軟膏、また保湿薬の効能を正しく理解し、その塗り方を習得すると、驚くほど治療効果があらわれます。治療効果を体験しなければ、自分自身でアトピー性皮膚炎を上手にコントロールすることはできません。
ぜひ、正しい治療法のノウハウを体得しましょう。
アトピー皮膚炎治療の混乱 患者さまに芽生えた根強いステロイド不信!
ステロイド不信は、80年代には「ステロイドはリスク・副作用があるから怖い」。90年代になってからは「ステロイド薬害で廃人になってしまう」という形で表出しました。こうした不信感を背景に、90年代半ばには「ステロイドを使うとアトピー性皮膚炎が悪化する」という見方や、「ステロイドを使うことでアトピー性皮膚炎を発症する(ステロイド誘発性アトピー性皮膚炎)」といった考え方が出てきました。しかし、こうした意見は何故か医学的論文には発表されず、新聞に掲載されていました。92年にはテレビ朝日のニュース・ステーションによるステロイド薬害特集が組まれ、バッシング報道はピークに達しました。しかし、こうした考え方が出てきたのは、古今東西でもこの時期の日本だけです。世界では今も昔も『アトピー治療はステロイド(+タクロリムス)』です。
この状況を打破すべく、現在日本皮膚科学会では世界標準治療に準じた『アトピー性皮膚炎の標準治療』ガイドラインを公表しています。
弊院でもこれに従いつつより予防治療に力を入れた『プロアクティブ治療法』を薦めています。




